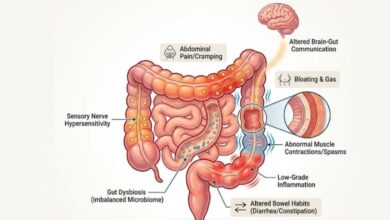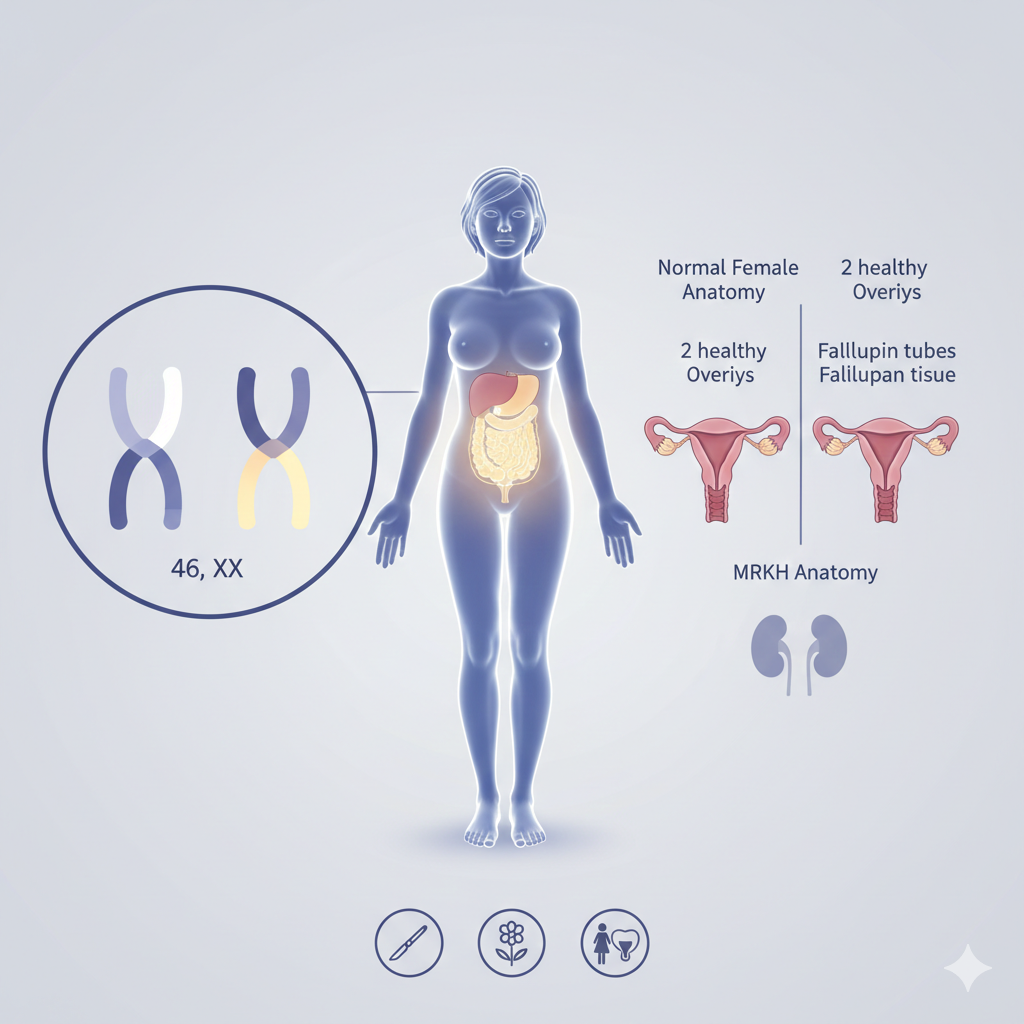
تُعد متلازمة ماير-روكيتانسكي-كوستر-هاوزر (MRKH Syndrome) حالة خلقية نادرة تصيب حوالي واحدة من كل 4500 إلى 5000 أنثى حول العالم، وفي هذه الحالة تولد الأنثى بجينات أنثوية طبيعية (XX) ومبايض سليمة تماماً، لكن الجهاز التناسلي (الرحم والمهبل) يكون غير متطور أو غائباً تماماً، ورغم الدراسات المكثفة لا يزال السبب الدقيق مجهولاً، لكن المتفق عليه علمياً هو حدوث خلل تطوري في نمو “قنوات مولر” خلال الأشهر الأولى من عمر الجنين داخل الرحم، ويعتقد العلماء بوجود طفرات جينية عشوائية لكنها ليست وراثية بالضرورة، وأصعب ما في هذا المرض هو أن المصابة لا تظهر عليها أي علامات مرضية خارجية، وتكون ملامحها الأنثوية مثل الصدر وتوزيع الدهون طبيعية جداً، ويتم اكتشافه غالباً عبر انقطاع الطمث الأولي حيث تصل الفتاة لسن 16 أو أكثر دون حدوث الدورة الشهرية، أو الشعور بآلام دورية في الحوض نتيجة نشاط المبايض رغم غياب الرحم، وقد تعاني النساء في النوع الثاني من المتلازمة من عيوب في الكلى أو تشوهات في العمود الفقري والسمع، ويهدف العلاج لتمكين المرأة من ممارسة حياتها بشكل طبيعي ويشمل العلاج الجراحي لبناء قناة مهبلية، أو العلاج غير الجراحي باستخدام أدوات تمدد طبية، وبالنسبة للإنجاب فبما أن المبايض سليمة وتنتج بويضات يمكن للمصابات الإنجاب عبر “تأجير الأرحام” في الدول التي تبيح ذلك، ويظل الدعم النفسي الركن الأساسي في العلاج، مع التأكيد على أن المصابات لديهن مستويات هرمونية طبيعية تماماً مما يجعلهنّ نساءً مكتملات الأنوثة من الناحية الهرمونية والجسدية الخارجية، ويقسم الأطباء المرض إلى النوع الأول (المعزول) حيث يقتصر الخلل على الجهاز التناسلي، والنوع الثاني (المتلازمي) الذي يشمل عيوباً إضافية تسمى أحياناً متلازمة MURCS مثل غياب كلية واحدة أو تشوهات فقرات العمود الفقري، والمصابات يمتلكن كروموسومات أنثوية طبيعية (46, XX) وبما أن المبايض تعمل بكفاءة فإن المصابة تمر بمرحلة البلوغ بشكل طبيعي لأن الهرمونات الأنثوية تُفرز بانتظام والتبويض يحدث شهرياً لكن دون نزيف طمث، ويُعد الأمل الأكبر للمصابات حالياً هو عمليات زراعة الرحم التي أصبحت خياراً ممكناً بفضل التطور العلمي حيث نجحت نساء حول العالم في الحمل والولادة بعد زراعة رحم من متبرعة، ويعتمد التشخيص الدقيق على الفحص بالرنين المغناطيسي (MRI) لتحديد وجود الرحم وشكل المبايض وتحليل الهرمونات للتأكد من مستويات الإستروجين وFSH، وبما أن اكتشاف الحالة يحدث في سن حساس فإن البروتوكولات الطبية تشدّد على أن العلاج النفسي التوعوي يجب أن يسبق أي تدخل جراحي.